Инсульт: причины, последствия и новейшие способы реабилитации
- 22 ноября 2019 01:47
- Василий Зырянов
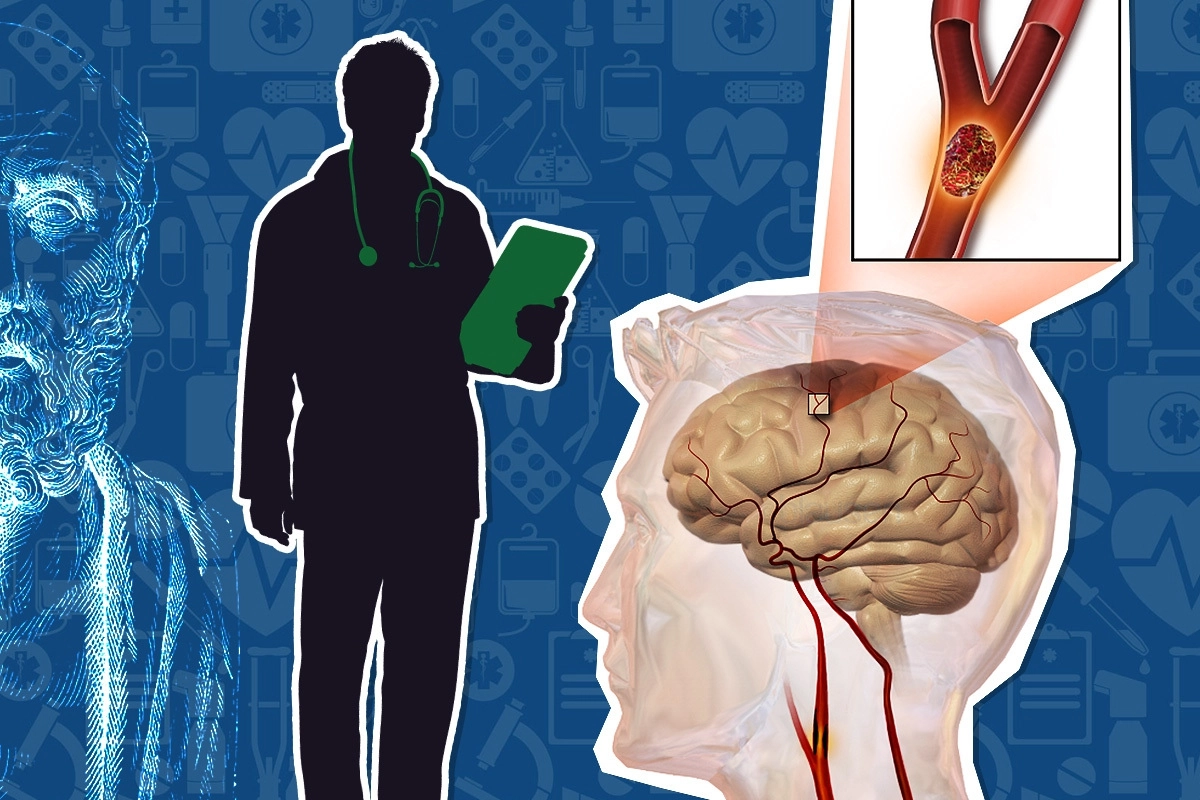
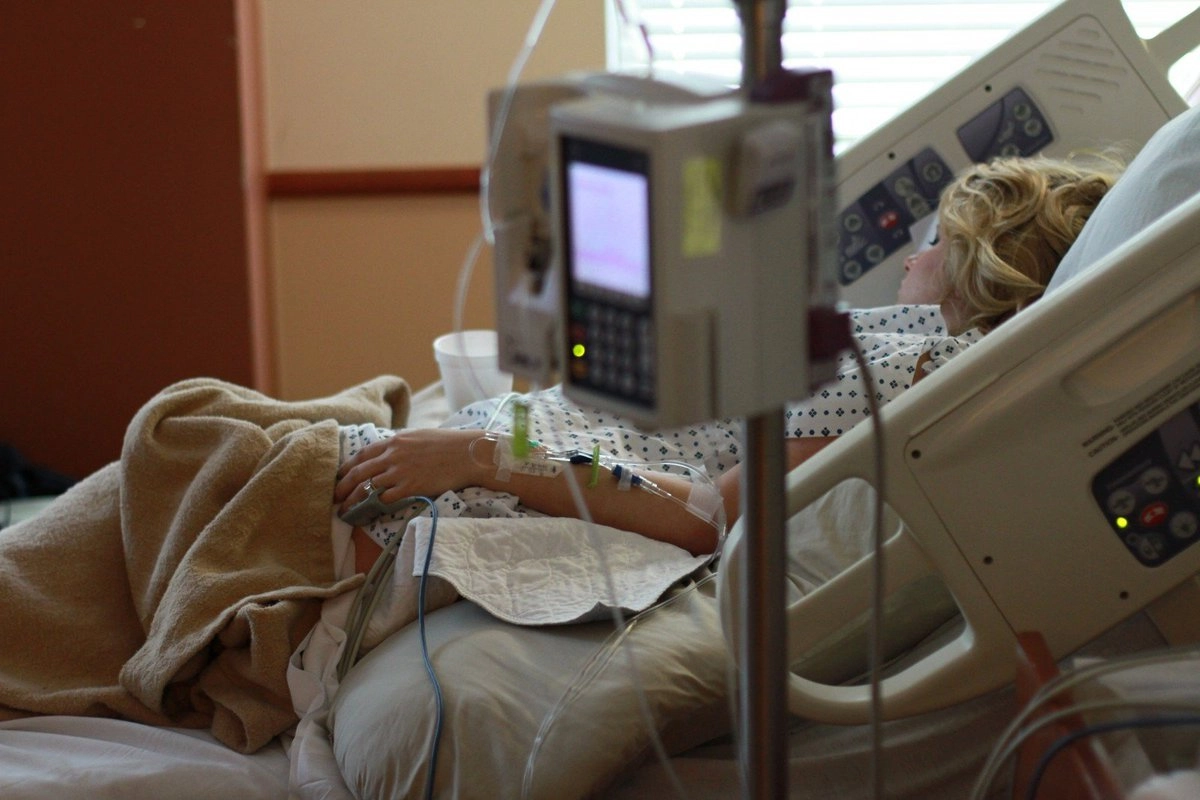
Инсульт – это гибель участка мозга, вызванная либо закупоркой кровеносного сосуда тромбом, либо кровоизлиянием. Инсульт способен инвалидизировать человека, обездвижив и лишив речи, либо убить его. Ежегодно он уносит сотни тысяч жизней по всему миру. К счастью, с развитием инновационной медицины, врачам удается сглаживать или вовсе устранять многие его последствия. С каждым годом прорывных экспериментальных (но, часто, рискованных) решений становится все больше.
Ниже мы поговорим о причинах и следствиях инсульта, о лечении и реабилитации, а также о новейших методах, которые позволяют частично или полностью избавиться от его тяжелых последствий.
Суть явления
Несмотря на то, что Всемирная организация здравоохранения дала инсульту точное определение только в 1970е годы, синонимичное ему понятие «удар» или «апоплексический удар» имеет гораздо более глубокую и сложную историю. Например, от апоплексического удара скончался доктор Андрей Ефимыч Рагин, персонаж «Палаты №6» Чехова. Кроме того, об ударе рассуждал Лермонтов в «Герое нашего времени».
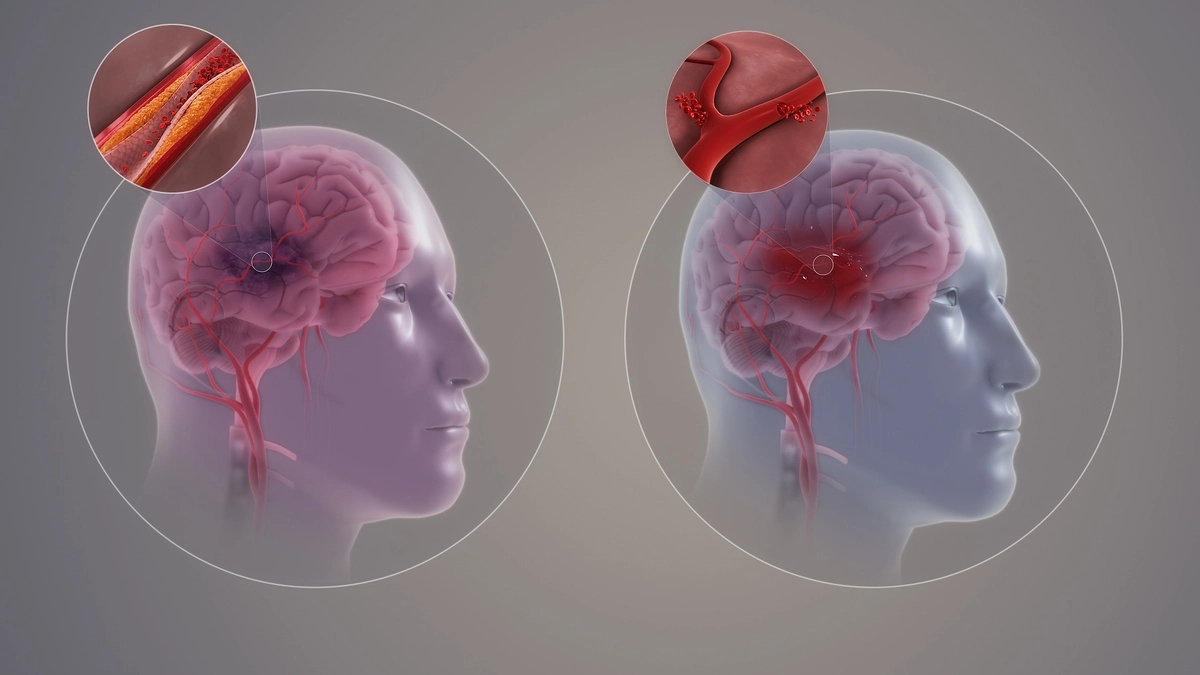
Сейчас врачи делят инсульты на две большие группы: ишемические (около 80% случаев) и геморрагические (около 20%). Первый тип по протеканию отчасти схож с инфарктом, поскольку, как и при сердечном приступе, при ишемии мозга тромб закупоривает одну из артерий, парализуя кровообращение, от чего живые ткани отмирают на фоне кислородного голодания. Главные виновники ишемического инсульта – разрыв атеросклеротической бляшки и последующие усилия организма избавиться от проблемы за счет тромбоцитов. Впрочем, смертельно опасная бляшка не обязательно должна разорваться внутри артерии головного мозга. В случае ее отрыва, допустим, внутри сонной артерии, кровоток способен с легкостью доставить ее «внутренности» в мозг, где их облепят тромбоциты, закупорив сосуд и вызвав приступ.
Геморрагический инсульт, в свою очередь, возникает из-за слабости стенок сосудов. Если они тонкие и ломкие, то в какой-то момент кровоток, идущий под большим давлением, может их разорвать. Спровоцированный кровоизлиянием инсульт считается самым тяжелым с точки зрения терапии и реабилитации. Стоит отметить, что удар может протекать и по смешанному сценарию, когда закупорка сосуда тромбом и кровоизлияние возникают одновременно.
Кто входит в группу риска?
Высокое артериальное давление и сопутствующие ему причины немедленно записывают человека в группу риска. Поэтому принципиально важно отслеживать этот показатель и своевременно принимать меры. Оптимальным давлением считается уровень ниже 120/70 мм ртутного столба. Если оно выше 135/85 мм рт. ст., следует обратиться к специалисту, дабы избежать необратимых последствий.
Курение, неумеренные возлияния, сидячий образ жизни, отсутствие оптимальных физических нагрузок, - все эти факторы в сумме способны привести к инсульту. Атеросклероз, развившийся на их фоне, рано или поздно закончится разрывом бляшки и закупоркой сосуда. Отказ от дурных привычек, оптимизация режима дня, корректировка диеты могут помочь существенно сократить риски. Кроме того, доказано, что с инсультом и инфарктом также коррелирует бессонница. Люди, страдающие от нарушений сна, сильнее других рискуют столкнуться с некрозом миокарда или нейронов. Важно помнить, что нетипичная свертываемость крови, слишком быстрая или слишком медленая, также опасна.
Недавние исследования позволяют утверждать, что бедный рацион, а точнее – недостаточное потребление овощей и фруктов – приводит к миллионам смертей от инфаркта и инсульта ежегодно. Это интуитивно понятно и легко объяснимо: фрукты и овощи – это ключевые источники калия, клетчатки, магния и антиоксидантов, которые нормализуют давление и понижают холестерин. Поэтому простейший способ снизить риск – разнообразить и дополнить питание. Стоит убрать из диеты транс-жиры и сократить профицит калорий, если физическая активность незначительна.
Имеет смысл упомянуть исследование, опубликованное испанскими учеными в октябре 2019 года. Проанализировав данные трех тысяч пациентов, проходивших лечение в Госпитале Дель Мар в Барселоне, медики пришли к выводу, что уровень шума в городе коррелирует с интенсивностью и тяжестью последствий ишемического инсульта. Чем сильнее и устойчивее шум, тем выше риски инсульта и серьезность его последствий. Наконец, результаты исследовательской работы, опубликованной английскими учеными в июле 2019 года, указывают на то, что генетически обусловленный высокий уровень железа в крови способствует укреплению сердечной мышцы, но, в то же время, повышает риск инсульта.
Признаки и симптомы
В зависимости от масштаба инсульта и размера пораженного участка мозга, симптомы могут быть ярко выраженными или едва заметными. В частности, при тяжелом инсульте, развившемся из-за блокады большой артерии, человек полностью потеряет способность говорить и двигаться. При относительно легком поражении отклонения будут едва заметны.
Типичные симптомы инсульта – затуманенное сознание, онемение или полный паралич конечностей, головокружение и головная боль, потеря ориентации в пространстве. Быстро проверить, действительно ли речь идет об ударе, помогает простая и легко запоминающаяся формула FAST, которая расшифровывающаяся как Face, Arm, Speech, Time («Лицо, Рука, Речь, Время»). Метод выглядит так. Во-первых, человека просят улыбнуться. Если он не может изобразить правильную улыбку, то есть, к примеру, один уголок рта отстает от другого, формируя странную асимметрию, возможно, он пострадал от инсульта. Во-вторых, его просят поднять руку или изобразить какой-нибудь сложный жест пальцами. Если пальцы не поддаются, и попытка проваливается, делается тот же вывод. Замедленная, либо путанная, бессвязная и бессмысленная речь – еще один точный признак приступа. Наконец, пункт «Время» напоминает, что, если подозрения подтвердились, нужно немедленно звонить в скорую помощь.
Последствия
Человеческий мозг в среднем содержит около 86 миллиардов нейронов. Тяжелый инсульт способен умертвить несколько миллиардов из них, приводя к катастрофическими и почти всегда необратимым последствиям. По разным оценкам, до трех четвертей пациентов, перенесших инсульт, полностью теряют трудоспособность. Удар поражает физически и эмоционально. Нередкое осложнение – дегенерация скелетной мускулатуры, известная как саркопения. Порой пациентам приходится заново учиться ходить, говорить, писать, читать, чистить зубы, и так далее. Многое зависит от того, какой именно участок мозга вышел из строя, и каков его объем. В случае гибели двигательных нейронов атрофия мышц или паралич – неизбежное следствие. Кроме того, если после геморрагического инсульта человек впал в кому, то, вероятнее всего, удар убил кору его головного мозга, стерев целиком память и личность.
Часто больные, пережившие приступ, сталкиваются с депрессивными состояниями, повышенной утомляемостью, страдают от тревоги, панических атак, мании, апатии или психозов. Также могут развиться афазия и деменция, расстройства речи и памяти соответственно.
Лечение и реабилитация
При ишемическом инсульте самое верное врачебное решение – это как можно скорее ввести больному тромболитический препарат, чтобы растворить тромб и восстановить кровообращение. Однако здесь есть нюансы. В первую очередь, это должен делать врач редких компетенций и опыта, готовый идти на риск. Если допустить ошибку, то можно не решить проблему, а только усугубить ее, спровоцировав тяжелый геморрагический инсульт в соседнем участке нервной ткани. На помощь также может прийти хирургия, но здесь трудностей значительно больше, чем в случае с инфарктом миокарда, отчасти из-за скорости смерти нейронов, отчасти из-за запутанной конфигурации мозговых артерий, которая многократно усложняет работу нейрохирурга.
Реабилитация после инсульта – это многоступенчатая комплексная работа, требующая привлечения команды врачей, среди которых будут клинический фармаколог, логопед, нейропсихолог и ряд других. Их совместные усилия направляются на решение базовой задачи: сделать так, чтобы уцелевшие клетки мозга стали выполнять работу умерших. С другой стороны, стоит цель повысить качество жизни и избежать дополнительных трудностей и осложнений. Например, нередко после инсульта пациенты теряют способность свободно глотать (медики именуют это дисфагией), из-за чего частицы пищи начинают попадать в легкие, приводя к аспирационной пневмонии. В этом случае врач может принять решение использовать специальную трубку для кормления, чтобы направлять пищу сразу в желудок, минуя горло и пищевод.
Однако, помимо традиционных методик, существуют ряд экспериментальных методов, позволяющих существенно повысить качество жизни больного, компенсировав, например, двигательные нарушения, и даже вырастить нейроны заново. О них речь пойдет ниже.
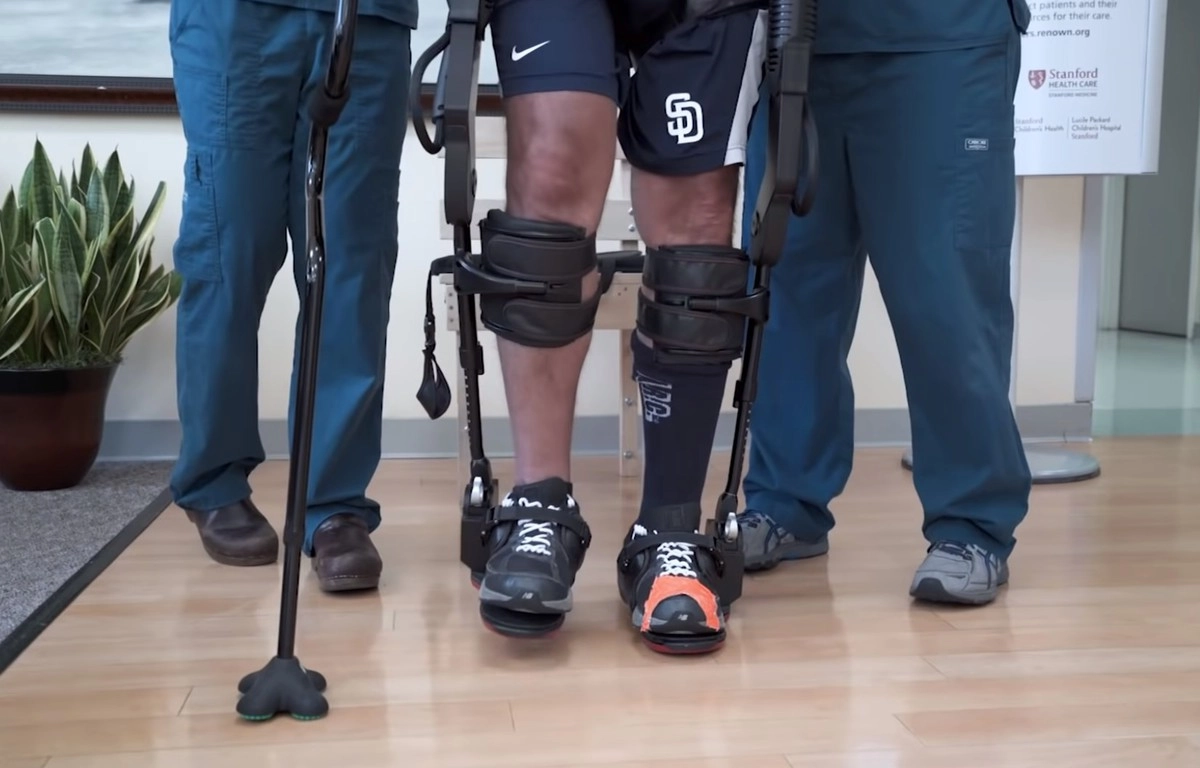
Роботизированные экзоскелеты
Роботизированные экзоскелеты и интерфейс «мозг-компьютер» позволяют вернуть способность контролировать конечности пациентам, имеющим тяжелые повреждения двигательных нейронов, и максимально быстро поставить их на ноги. Так, умные экзоскелеты поддерживают пациентов при ходьбе и манипуляциях руками. Кроме того, их можно калибровать в зависимости от того, как прогрессирует лечение и с какой скорость человек осваивает движения. Если он делает успехи, поддержку можно ослабить, чтобы не препятствовать дальнейшему восстановлению. В свою очередь, интерфейс «мозг-компьютер» с помощью многочисленных датчиков и проводов, опутывающих голову, считывает мысли человека о движениях и переводит их на понятный для машины язык, а затем трансформирует их в электрический импульс. Пациент думает о том, что шевелит, допустим, пальцами на ноге, в то время как компьютер направляет электрический импульс в целевые мышцы и они сокращаются.
Стволовые клетки
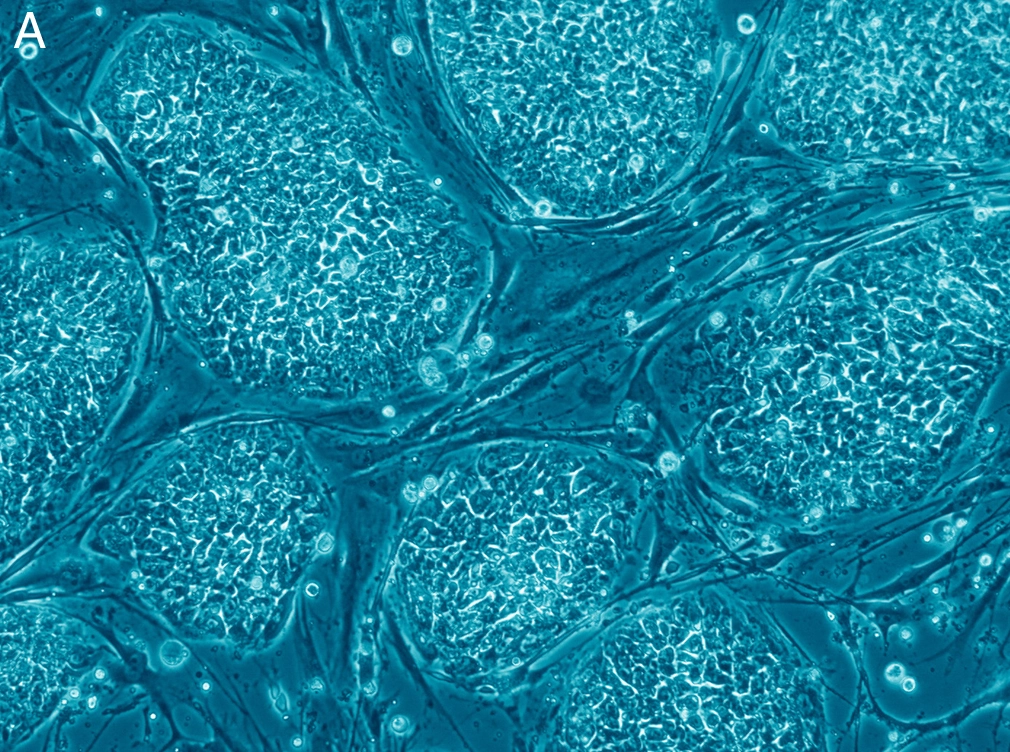
В надежде возродить отмершие во время инсульта клетки мозга, ученые обратились к стволовым клеткам, мощнейший потенциал которых широко известен. Правда, клинические испытания, поначалу дававшие надежду самым тяжелым больным, приводили к противоречивым результатам и громким провалам, но новые данные дают надежду, что со временем методом может наконец войти в клиническую практику.
Так, в сентябре 2019 года ученые из Научного центра здоровья Техасского университета отчитались о результатах эксперимента с клетками костного мозга, которые использовались для регенерации нейронов после инсульта. Ключевое преимущество таких клеток состоит в том, что они не провоцируют иммунный ответ, а, следовательно, нет необходимости применять дорогостоящие и токсичные иммунодепрессанты. Коктейль из клеток вводили внутривенно. Донорами выступали сами пациенты. В результате эксперимента не было зафиксировано побочных действий, что уже – значительный успех. Введенные клетки мигрировали к очагу поражения и выделяли белки, останавливавшие воспаление, мешавшее регенерации. Кроме того, они способствовали восстановлению моторных проводящих путей, нисходящих из головного мозга в спинной. В будущем это может помочь обездвиженным людям, пережившим приступ, быстро вернуть контроль над телом. К сожалению, метод пока проходит клинические испытания Фазы I (всего их четыре).
Генетическая терапия: метаморфозы клеток глии
Генетическая терапия – перспективная альтернатива стволовым клеткам, опыты с которыми не всегда оправдывали ожидания. Так, в августе 2019 года ученые из Университета штата Пенсильвания анонсировали экспериментальный метод, позволяющий превратить клетки глии мозга в нейроны, тем самым восполнив пробелы, возникшие из-за инсульта. В сущности, каждый нейрон окружен подобными клетками. Они принимают на себя часть его метаболических функций, а также выполняют защитную, разграничительную и ряд других критически важных ролей. Что характерно, глиальные клетки, в отличие от нейронов, могут делиться и регенерировать сами себя, что делает их идеально подходящими для использования в качестве основы в восстановительной терапии. В ходе эксперимента ученые использовали аденоассоциированный вирус для того, чтобы доставить ген NeuroD1 прямо в моторный кортекс мышей, точно в ту область, которая пострадала от некроза. Точнее, в своеобразный шрам, который формируют уцелевшие клетки глии. Опыт принес свои плоды: значительная часть таргетированных тканей превратилась в полноценные функционирующие нейроны. И хотя успехи пока что ограничиваются лабораторными экспериментами на грызунах, метод имеет громадный потенциал и в недалеком будущем наверняка войдет в клиническую практику.
- Телеграм
- Дзен
- Подписывайтесь на наши каналы и первыми узнавайте о главных новостях и важнейших событиях дня.




Войти через социальные сети: